RELATO DE CASO
APRESENTAÇÃO CLÍNICA | Paciente de 43anos, sem histórico familiar ou pessoal de neoplasia, com exames citológicos cervico-vaginais regulares, normais. Pesquisa de DNA-HPV (Captura Híbrida 2) negativa nos últimos 2 anos. Em consulta ginecológica de rotina apresenta o seguinte laudo citopatológico: “Adenocarcinoma, suspeito de invasão”.
ACHADOS DA CITOLOGIA CÉRVICO VAGINAL | O exame citopatológico (Citologia em meio líquido BD) revelou a presença de numerosas células glandulares prismáticas com amplo citoplasma e contendo núcleos pseudo-estratificados com macronucléolos proeminentes (Fig 1). Chamou atenção a raridade de figuras mitóticas. O conteúdo remanescente do frasco foi usado para pesquisa de DNA-HPV por captura híbrida que resultou negativa.
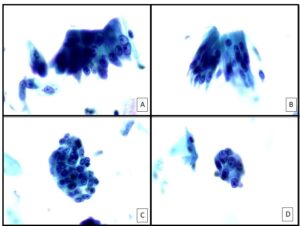
Figura 1. Achados morfológicos da citologia cérvico-vaginal. Presença de células endocervicais prismáticas com amplo citoplasma, contendo núceos redondos/ovais com nucléolos proeminetes. Não foram observadas figuras mitóticas.
ACHADOS COLPOSCÓPICOS | Videocolposcopia foi limitada por JEC parcialmente visível. Notado epitélio aceto-branco denso, com área hipervascularizada adentrando canal cervical. Realizado biópsia dessa região.
BIÓPSIA INCISIONAL DO COLO DO ÚTERO | Exame histopatológico demonstrou glândulas endocervicais em arranjo lobular, cujo revestimento estava substituído por células colunares com citoplasma rico em mucina, semelhante a epitélio gástrico (Fig 2 B e C). Exame imunohistoquímico revelou negatividade para p16 e expressão de MUC6. Os achados foram consistentes com Adenocarcinoma in situ, HPV-independente, do tipo gástrico. Foi caracterizado também a presença de Hiperplasia Lobular Glandular Endocervical atípica (Fig. 2A)
. Margens cirírgicas estavam comprometidas. A paciente foi então submetida a biópsia excisional do colo uterino (conização).
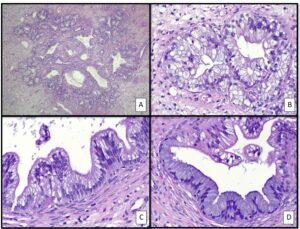
Figura 2 Biópsia incisional do colo de útero. (A) Hiperplasia Lobular Glandular Endocervical (LEGH) Atípica – Proliferação glandular na forma de aglomerados glandulares ao redor de um ducto central dilatado. (B) e (C) Substituição do epitélio endocervical normal por células prismáticas mucossecretoras, semelhante a epitélio gástrico. (D) Epitélio atípico do tipo gástrico (acima), compartilhando a mesma glândula que epitélio endocervical normal (abaixo).
BIÓPSIA EXCISIONAL DO COLO DE ÚTERO (CONIZAÇÃO) | Na biópsia excisional, foi caracterizada neoplasia in situ residual. Além disso foi observado foco microscópico de invasão estromal que mediu 0,1mm (Fig 4). Conclusão da biópsia excisional: Adenocarcinoma endocervical invasor, HPV-independente, tipo gástrico (Estadiamento AJCC 8ed: pT1a / FIGO IA1). Margens cirúrgicas livres.
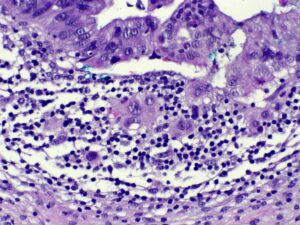
Figura 3. Biópsia Excisional. Glandula com revestimento epitelial atípico e foco de invasão estromal (ruptura da membrana basal e invasão de células isoladas no estroma com reação inflamatória. O foco de invasão mediu 0,1mm.
EVOLUÇÃO CLÍNICA Exame físico não revelou alterações em colo e vagina, sendo concordante com estadiamento. Paciente foi submetida a histerectomia sem evidência de neoplasia residual.
NOVA CLASIFICAÇÃO DOS ADENOCARCINOMAS ENDOCERVICAIS (IECC / WHO 2020)
Os adenocarcinomas endocervicais (AdE) representam 1/4 dos cânceres cervicais. Ao contrário do carcinoma de células escamosas, que apresentam uma associação quase absoluta com infecção pelo HPV, os AdE constituem em um grupo mais heterogêneo de tumores, sendo que 15% deles não estão relacionados à infecção por HPV. Como acontece em outras topografias, o status do HPV afeta o prognóstico e determina alterações moleculares que podem ser acionáveis em terapias-alvo futuras.
Tradicionalmente a classificação dos AdE era baseada exclusivamente em critérios morfológicos descritivos (alterações citoplasmáticas), subjetivos, que não traziam informações patogênicas ou relevância clínica. Assim permaneceu até a publicação anterior da OMS em 2014.
Ao contrário dessa abordagem, a classificação IECC – adotada pela OMS em 2020 – dicotomiza os AdE pela etiologia, com impactos significantes no comportamento biológico da lesão. Os AdE foram dicotomizados em: HPV-A (associados a HPV) e HPV-I (idependente de HPV). Depois de dicotomizar nessas duas grandes entidades de relevância clínica, os adenocarcinomas são subclassificados em variantes histológicas, conforme tabela abaixo:
O que foi o IECC?
O INTERNATIONAL ENDOCERVICAL ADENOCARCINOMA CRITERIA AND CLASSIFICATION / IECC Foi um estudo multinacional cujo objetivo era diferenciar os adenocarcinomas HPV-A, daqueles HPV-I por métodos exclusivamente morfológicos (histopatologia convencional , i.e., amostras fixadas em formol, embebidas em parafina e coradas por H.E.). O estudo identificou que os tumores HPV-A apresentavam mitoses luminais e /ou corpos apoptóticos que não eram vistos nos casos HPV-I (Fig. 4).
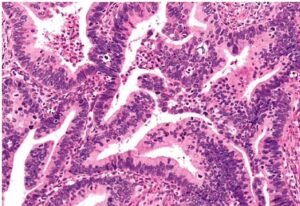
Figura 4. AdE HPV-A[2]. Glandulas atípicas com presença de numerosas figuras mitóticas luminais e corpos apoptóticos. Essas características foram associadas a infecção por HPV pelo EICC.
A seguir, os tumores foram subclassificados em relação à suas características citoplasmáticas, espelhando a classificação tradicional (OMS 2014). Para validadar essa classificação foram usados imunohistoquímica (p16, p53, vimentina e RP), além de hibridização in situ para RNA (HPV-RISH). Esses critérios morfológicos simples foram altamente concordante com os resultados moleculares: (1) p16 e HPV-RISH foram positivos em 90% e 95% dos casos de AdE do tipo usual (HPV-A); (2) Somente 3% daqueles morfologicamente classificados como HPV-I foram positivos para HPV-RISH.
IMPACTOS CLÍNICOS DA NOVA CLASSIFICAÇÃO
Já na primeira publicação do EICC[1], ficou demonstrado que os AdE HPV-I possuem um comportamento clínico mais agressivo que os HPV-A. A lesões HPV-I foram maiores, ocorreram em mulheres mais velhas e se apresentam em estágios mais avançados que os AdE HPV-A.
Estudos subsequentes [3,4,5] demonstraram que os AdE HPV-I estão relacionados a maior extensão horizontal, maior profundidade de invasão, invasão linfovascular, metástases linfonodais além de maior recorrência local e à distância.
Casos de neoplasias HPV-A com recorrencia pélvica tiveram melhor sobrevida global, sobrevida livre de doença e sobrevida livre de progressão que os casos HPV-I [5]. Isso indica que os protocolos de quimioterapia / radioterapia devem ser reabordados, baseado nessa nova classificação. Os AdE HPV-I tiveram sobrevida geral e sobrevida livre de doença menores do que os AdE HPV-A[3].
Com relação à reprodutibilidade, a classificação baseada no IECC demonstrou uma maior concordância interobservador que a classificação tradicional [6]. Esse estudo confirmou ainda que a distinção entre AdE HPV-A e HPV-I possui uma alta correlação com o status HPV definido por métodos moleculares.
LESÕES PRECURSORAS DOS ADENOCARCINOMAS ENDOCERVICAIS
De modo similar aos adenocarcinomas invasivos, as lesões “in situ” foram categorizadas em HPV-A e HPV-I na nova classificação OMS 2020.
A classificação OMS (2020) para adenocarcinomas “in situ” ficou da seguinte maneira:
Adenocarcinoma in situ, HPV-associado (HPV-A)
Adenocarcinoma in situ, HPV-independente (HPV-I)
Adenocarcinoma, HPV-independente (HPV-I), tipo gástrico
Adenocarcinoma, HPV-independente (HPV-I), tipo células claras
Adenocarcinoma, HPV-independente (HPV-I), tipo mesonéfrico
Referências :
[1] Stolnicu S, et al. International endocervical adenocarcinoma criteria and classification (IECC): a new pathogenetic classification for invasive adenocarcinomas of the endocervix. Am J Surg Pathol. 2018;42:214–226.
[2] WHO Classification of Tumours Editorial Board. Female Genital Tumours. WHO Classification of Tumours, 5th Edition, Volume 4.
[3] Kay J Park. Cervical adenocarcinoma: integration of HPV status, pattern of invasion, morphology and molecular markers into classification. Histopathology 2020;76(1):112-127.
[4]. Hodgson A, et al. International Endocervical Adenocarcinoma Criteria and Classification (IECC): correlation with adverse clinicopathological features and patient outcome. J. Clin. Pathol. 2019; 72; 347–353.
[5] Stolnicu S, et al. Clinical outcomes of HPV-associated and unassociated endocervical adenocarcinomas categorized by the International Endocervical Adenocarcinoma Criteria and Classification (IECC). Am. J. Surg. Pathol. 2019; 43; 466–474.
[6] Hodgson A, et al. International Endocervical Adenocarcinoma Criteria and Classification: validation
and interobserver reproducibility. Am. J. Surg. Pathol. 2019; 43; 75–83.



