Em 2007, o “National Cancer Institute” dos Estados Unidos promoveu uma conferência multidisciplinar a fim de se discutir o “estado da arte” das punções aspirativas por agulha fina (PAAF) de tireóide. Até então, existiam várias classificações usadas por diferentes países e associações, mas nenhuma reconhecida internacionalmente.
O momento em que essa reunião aconteceu foi grande importância por alguns aspectos: 1) Havia um crescente número de trabalhos evidenciando inconsistências de laudos citopatológicos e histopatológicos; 2) Estudos clinico-patológicos demonstravam ser possível classificar as neoplasias de tireóide como de baixo e alto risco; 3) Inicio de aplicações de técnicas moleculares na investigação dos nódulos tireoidianos; 4) O crescente número de nomenclaturas propostas sem que se tivesse uma internacionalmente aceita.
Durante o encontro, reconheceu-se a necessidade de padronização internacional dos laudos, sendo estabelecido que o citopatologista deveria elaborar um laudo centrado no paciente, contendo conclusões sucintas e claras, não permitindo confusões interpretativas.
O Resultado dessa reunião foi a publicação do Sistema Bethesda para Laudos Citopatológicos de Tireóide (The Bethesda System for Reporting Thyroid Cytopathology – TBSRTC). Este sistema prevê a classificação das amostras em 6 classes ou categorias, a saber:
I) AMOSTRA NÃO DIAGNÓSTICA
II) BENIGNO
III) ATIPIAS DE SIGNIFICADO INDETERMINADO / LESÃO FOLICULAR DE SIGNIFICADO INDETERMINADO
IV) SUSPEITO DE NEOPLASIA FOLICULAR
V) SUSPEITO DE MALIGNIDADE
VI) MALIGNO
Para cada categoria, definiu-se uma taxa/risco de malignidade (Rate of Malignancy – ROM) além de descrição dos critérios citopatológicos.
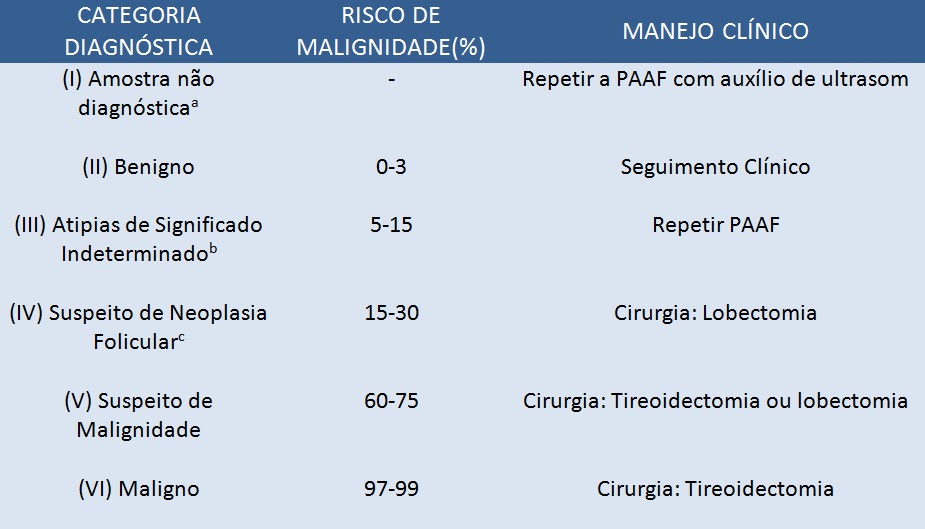
Variações Aceitas: (a) Insatisfatório; (b) Lesão folicular de significado indeterminado; (c) Neoplasia folicular
A seguir, faremos uma breve explicação sobre cada categoria:
CATEGORIA I – AMOSTRA NÃO DIAGNÓSTICA: Incluem-se nesta categoria os esfregaços que não satisfaçam os critérios mínimos de representatividade do parênquima tireoidiano ou que apresentem artefatos pré-analíticos (i.e. dessecamento, sobreposição, etc.) que impeçam uma avaliação citopatológica. A identificação de amostras inadequadas ajuda a prevenir aumentos nas taxas de falso negativos.
São exemplos de cenários que se encaixam nessa categoria:
a) Menos de 6 grupos de células bem preservadas
b) Células foliculares mal fixadas, com artefatos, obscurecidas
c) Amostras constituídas exclusivamente por conteúdo cístico, com menos de 6 grupos de células foliculares.
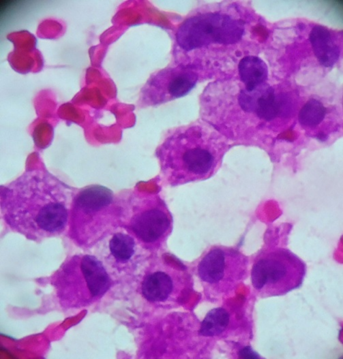
Células espumosas e hemossiderófagos. Caso sejam os únicos elementos celulares em uma amostra esta é considerada insatisfatória.
CATEGORIA II – BENIGNO: Esfregaços adequados para análise, sem elementos morfológicos de malignidade e sem atipias citopatológicas devem ser enquadrados nesta categoria. Uma vez que a maioria dos nódulos tireoidianos é benigna, esta será a classe mais frequente, caso sejam obtidas amostras satisfatórias. Esta categoria abrange um grupo de lesões benignas com características citológicas semelhantes. Entre essas lesões incluem-se:
1) Bócio nodular
2) Nódulos hiperplásicos / adenomatóides
3) Nódulos colóides
4) Nódulos em doença de Graves
5) Adenomas macrofoliculares
A distinção entre essas entidades histopatológicas não é possível em esfregaços citopatológicos, mas isso tem pouca repercussão clínica pois todos são benignos e são conduzidos de maneira conservadora.
Entidades inflamatórias do parênquima tireoidiano como a doença de Graves e tireoidite de Hashimoto também são classificados nesta categoria.
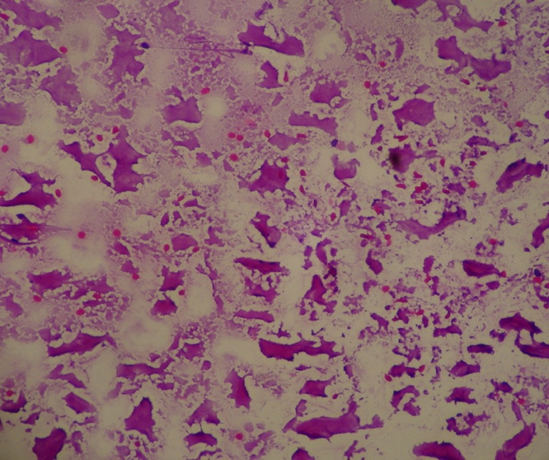
Colóide abundante desprovido de células foliculares. Este caso é uma exceção à regra de adequabilidade de deverá ser considerado benigno, necessitando de correlação clínica e com exames de imagem.
CATEGORIA III – ATIPIAS DE SIGNIFICADO INDETERMINADO/ LESÃO FOLICULAR DE SIGNIFICADO INDETERMINADO (AUS/FLUS): O termo indeterminado traduz uma incerteza se a lesão é maligna ou benigna e é resultado da limitação intrínseca do método citopatológico. Antes da publicação dessa nomenclatura, havia diferentes formas de se soltar um laudo indeterminado, sendo fonte frequente de confusão entre patologistas e clínicos. É importante separar os casos atípicos, a depender do risco de malignidade. A categoria III (AUS/FLUS) apresenta o menor risco de malignidade entre os casos atípicos. De uma maneira geral, essa categoria deverá ser usada em esfregaços que contenham células (foliculares, linfoides ou outras) com atipias citológica e/ou arquitetural que não preenchem os critérios para serem classificadas como suspeito para neoplasia folicular (Categoria IV – FN/SFN), suspeito para malignidade (Categoria V) ou maligno (Categoria VI). A essa regra geral, o Sitema Bethesda reconhece 8 situações em que a Categoria III deverá ser usada:
1) Presença de uma população de microfolículos que não preenchem os critérios de Suspeito de neoplasia folicular (Categoria IV).
2) Predominância de células de Hürtle em um aspirado com baixa celularidade e escasso colóide.
3) A interpretação das atipias citológicas encontra-se prejudicada por artefatos pré-analíticos.
4) Amostra composta quase exclusivamente por células de Hürtle, mas o contexto clínico sugere um nódulo benigno (tireoidite de Hashimoto e bócio multinodular).
5) Amostra com predominância de células foliculares de aspecto benigno, mas contendo áreas focais sugestivas de carcinoma papilar.
6) Amostra com predominância de células foliculares de aspecto benigno, mas contendo células de revestimento cístico que parecem atípicas devido a presença de fendas, nucléolos e núcleos aumentados.
7) População pequena de células foliculares atípicas encontradas em pacientes que fizeram uso de iodo radioativo ou outros fármacos e casos relacionados a alterações reparativas como degeneração cística e hemorragia.
8) Infiltrado linfoide atípico cujo grau de atipia é insuficiente para enquadrar na categoria V – suspeito de malignidade.
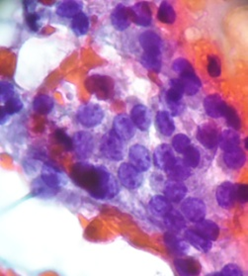
Esfregaço predominantemente benigno com áreas focais contendo células de núcleos grandes, claros com raras fendas nucleares. Categoria III – Atipias de significado indeterminado.
CATEGORIA IV – SUSPEITO DE NEOPLASIA FOLICULAR (FN/SFN): Nessa categoria incluem-se esfregaços hipercelulares com células foliculares monomórficas dispostas em um padrão arquitetural alterado caracterizado por placas sinciciais, e formação de microfolículos. Casos com núcleos suspeitos de carcinoma papilar são excluídos dessa categoria, sendo melhor caracterizados como Categoria V. Quando utilizado de maneira correta, essa categoria apresenta uma chance de identificar lesões neoplásicas na ordem de 65-85% e um risco de malignidade de 15-30%. Portanto uma conduta cirúrgica limitada (lobectomia) seria a mais indicada.
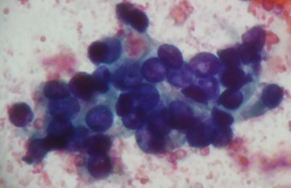
Agrupamento sincicial de células foliculares com núcleos sobrepostos redondos. Categoria IV.
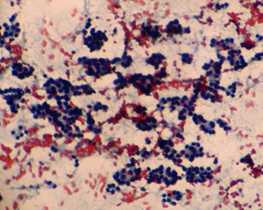
Esfregaço hipercelular com predominância de microfolículos e placas sinciciais. Categoria IV.
Quando o quadro de suspeição de lesão folicular envolve células com diferenciação oxifílica (células de Hürtle), utiliza-se a mesma Categoria IV, adicionando informação sobre a natureza da células, por exemplo: Suspeito de neoplasia folicular, variante de células oxifílicas.
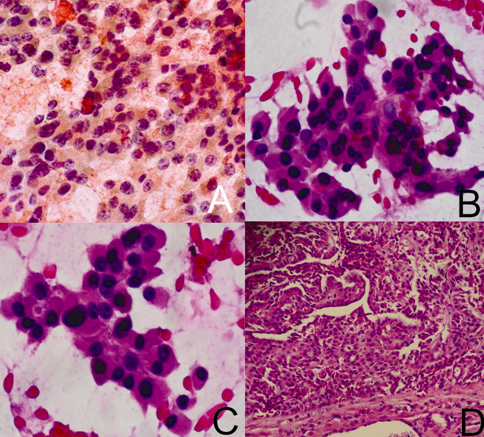
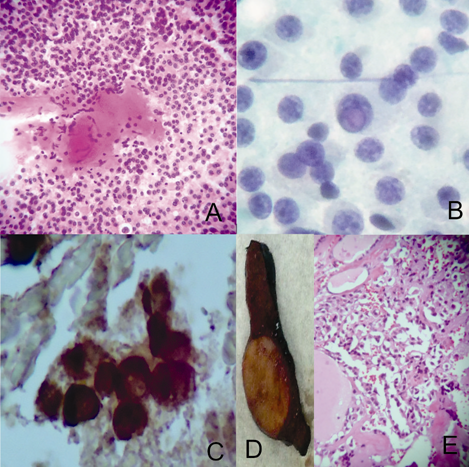
Caso encaminhado para revisão com diagnóstico prévio de carcinoma medular de tireóide. Observamos células oxifílicas formando agrupamentos sinciciais e microfolículos (figuras A,B e C), este caso foi classificado como Categoria IV, Suspeito de neoplasia folicular, variante de células oxifílicas. O estudo histopatológico (Figura D) revelou um adenoma de células oxifílicas.
CATEGORIA V – SUSPEITO DE MALIGNIDADE: Uma amostra é considerada suspeita de malignidade quando algumas característica de malignidade estão presentes, mas os achados não são suficientes para um diagnóstico conclusivo. O risco de malignidade para esta categoria é de 60-75%, sendo indicado portanto uma terapia cirúrgica. Amostras suspeitas de neoplasia folicular estão excluídas dessa classe devendo ser classificadas como Categoria IV. São previstos para serem classificados nessa categoria os esfregaços suspeitos de serem carcinoma papilar, carcinoma medular ou linfoma mas aceita-se a sua aplicação para suspeição de qualquer outra malignidade.
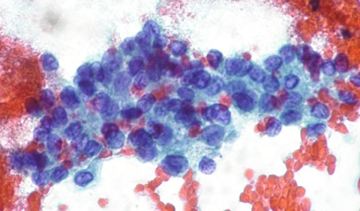
Placa sincicial de células foliculares com núcleos irregulares com eventuais fendas. Categoria V – suspeito de malignidade (carcinoma papilar).
CATEGORIA VI – MALIGNO: Quando todos os critérios para malignidade estão presentes em um esfregaço, este deve ser classificado como Categoria VI Maligno. Essa categoria representa 4-8% de todas as punções, sendo a maioria carcinoma papilar de tireóide. O diagnóstico citopatológico de malignidade tem elevado valor preditivo positivo. Quando um diagnóstico definitivo de Carcinoma Papilar é feito em esfregaços citológicos, há uma correlação com Carcinoma Papilar na peça cirúrgica em 96-100% dos casos.
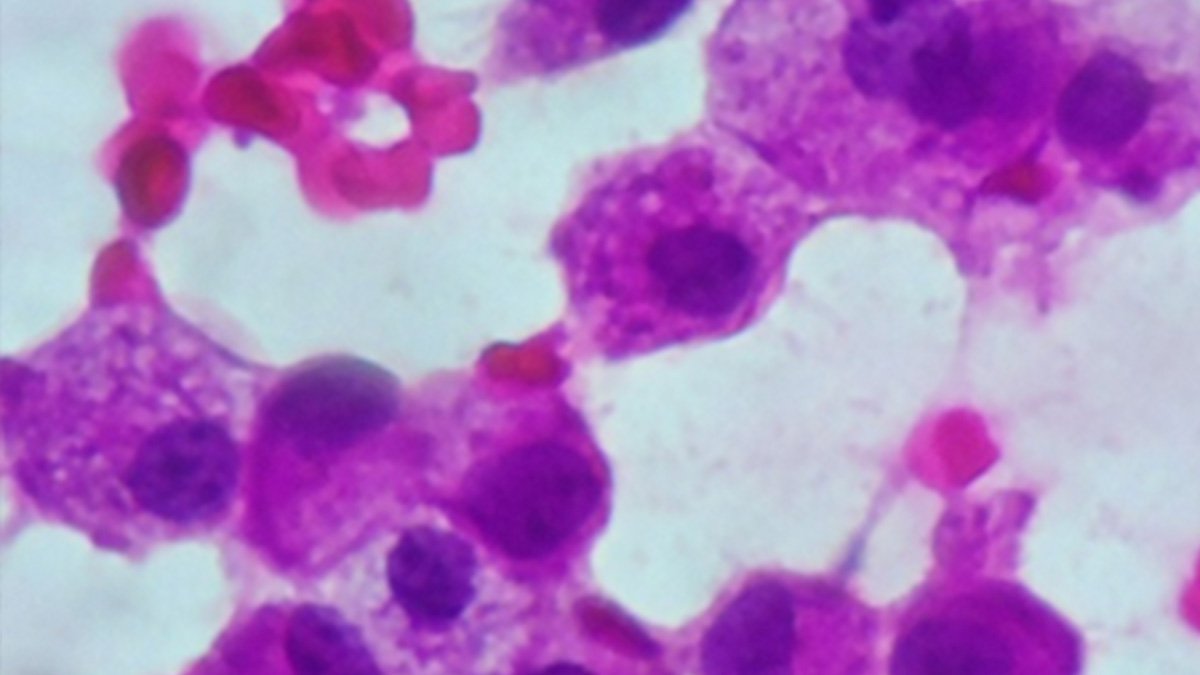
Esfregaço hipercelular composto por células plasmocitóides com cromatina salpicada e frequentes pseudoinclusões nucleares (Figura B). Substância amorfa ao fundo, sugestivo de amiloide (Figura A). Esse esfregaço foi classificado como Categoria VI – Maligno, compatível com Carcinoma Medular de Tireóide. O estudo imunocitoquímico foi positivo para calcitonina (Figura C), e o paciente apresentou níveis séricos elevados de calcitonina. A peça cirúrgica (Figuras D e E) demonstrou a presença de Carcinoma Medular de Tireóide.
PRIMEIRA VERSÃO (2007). A proposta do TBSRTC, não apenas trouxe uma padronização para os laudos, mas também foi importante nos seguintes aspectos: 1) Estabeleceu de forma clara os casos indeterminados, nos quais as alterações morfológicas não podiam ser seguramente classificadas como maligno vs. benigno; 2) Escalonou os riscos de malignidade para essas amostras indefinidas (III, IV e V). A padronização dos laudos proposta por essa publicação foi um avanço que facilitou a comunicação entre os citopatologistas e os médicos assistentes, melhorando o serviço prestado ao maior interessado nesse processo, o paciente.
A NECESSIDADE DE REVISÃO (2007-2017). A aplicação do TBSRTC ocorreu de maneira global nos anos subsequentes à sua publicação. A aceitação do sistema no meio médico e científico modificou tanto a maneira como os pacientes eram diagnosticados como também a linguagem dos trabalhos científicos. A quantidade de literatura sobre o tema cresceu, e um fato notório foi que os índices de ROM (taxa de malignidade) quando aplicados na rotina diagnóstica, não eram exatamente o mesmo daquele inicialmente proposto. Em 2015 a associação americana de tireóide (ATA) publicou suas diretrizes endossando o uso do TBSRTC.
A ROM calculada na primeira edição do TBSRTC era baseada na revisão de literatura e composta exclusivamente por casos submetidos à excisão cirúrgica. A maioria dos relatos selecionados para se calcular a ROM eram de centros terciários o que poderia superestimar essa taxa.
Além disso, em 2016, alguns tumores que antes eram classificados histologicamente como malignos, foram reclassificados como benignos. O NIFTP (Noninvasive Follicular Thyroid Neoplasm with Papillary-Like Nuclear Features / Neoplasia tireoidiana folicular não invasiva com características nucleares do tipo papilar) que anteriormente era classificado como Carcinoma Papilar de tireóide, variante encapsulada, passou a ser reconhecido em 2016 como uma entidade benigna ou de baixo potencial de malignidade[3]. Uma análise retrospectiva mostrou que os casos histologicamente classificad0s como NIFTP foram diagnosticados citologicamente como indefinidos (categorias III, IV e V). Notou-se também uma redução do ROM para essas categorias, ao se reclassificar essas entidades como benignas.
Considerando todos esses aspectos, foi proposta uma atualização do sistema, a segunda edição do TBSRTC publicada em 2016[4]. A ROM foi atualizada assim como alguns aspectos do manejo clínico, que agora inclui os testes moleculares em vários cenários.
Quer saber mais sobre testes moleculares na investigação de nódulos tireoidianos? Tem um POST dedicado a esse assunto, https://laminalab.com.br/testes-moleculares-na-investigacao-de-nodulos-tireoidianos/
Dr. Marcos Segura
Médico Patologista e Citopatologista com título de especialista nestas duas áreas. Possui mestrado em ciências médicas pela Faculdade de Medicina da UnB
REFERÊNCIAS
(1) Ali S, Cibas ES. The Bethesda System for Reporting Thyroid Cytopathology. Definitions, Criteria and Explanatory Notes. 1 ed. New York, NY: Springer; 2010.
(2) Baloch ZW, Cibas ES, Clark DP, Layfield LJ, Ljung BM, Pitman MB, et al. The National Cancer Institute Thyroid fine needle aspiration state of the science conference: a summation. Cytojournal 2008 Apr 7;5:6.:6.
(3) Nikiforov YE et al. Nomenclature Revision for Encapsulated Follicular Variant of Papillary Thyroid Carcinoma: A Paradigm Shift to Reduce Overtreatment of Indolent Tumors. JAMA Oncol. 2016 1;2(8):1023-9.
(4) Pusztaszeri M et al. The Bethesda System for Reporting Thyroid Cytopathology: Proposed Modifications and Updates for the Second Edition from an International Panel. Acta Cytol. 2016;60(5):399-405.







Excelente esclarecimento com relação à malignidade por categoria possibilitando asssim, o paciente tomar conhecimento diante de um resultado.
Muita luz p vc.
Boa noite!
Parabéns! Explicação clara e de fácil entendimento.
Explicação clara e de fácil entendimento.
Muito boa a analise. nivel III recomenda fazer outra puncao PAAF depois de um periodo.
Ola bom dia fiz uma biopsia de dois nodulos e o resultado foi sistema Bethesda categoria lll e não entendi nada alguèm pode esclarecer alguma coisa sobre isso .
Natalia, categoria III significa atipias com baixo risco de malignidade. Converse com seu médico para esclarecer seu caso individualmente.
Boa noite Doutor.
Tira uma dúvida por favor. Fiz a PAAF e no resultado deu suspeito de caminoma papilar. O que isso siginica ?
Natalia, como não examinei seu caso não posso fornecer informações individualizadas. De maneira geral, o termo suspeito significa que algumas características de malignidade estavam presentes, mas que não foi possível um diagnóstico definitivo. Seria a categoria V de Bethesda. O melhor profissional para orientar em seu caso específico seria o cirurgião de cabeça e pecoço.
Dr. Marcos, a punção deu insatisfatória. “Esfregaços representados por fundo serohemorrágico com alguns elementos inflamatórios de permeio. Não foram obserbados elementos epiteliais nesta amostra. Devo repetir? O nódulo é sólido e tem 4 cm ao lado do istmo.
Naire, sua punção não resultou em uma amostra que possibilite um diagnóstico. A repetição da punção poderá resultar em um resultado conclusivo. Converse com seu médico para individualizar sua conduta.
Descobri na quarentena que estou com um nódulo a esquerda da tireóide .fiz biópsia agora minha medica falou que e betheda 3 esrou super preocupada de ser cancer
Charlisa, de maneira geral, bethesda 3 significa um baixo risco de malignidade. Mas cada caso deve ser abordado de maneira individualizada. O melhor profissional para te orientar é o médico clínico que já está te atendendo. Precisando de um patologista pode contar conosco.
Boa tarde…estou passando por um momento difícil.o resultado da biópsia deu carcinoma papilifero….fiquei bastante preocupada…o caso é de cirurgia…😔 Quais os riscos ???
Adrielle, lamento em saber do seu diagnóstico. O melhor profissional para esclarescer sobre os riscos inerentes ao seu caso é o cirurgião de cabeça e pescoço. Uma notícia boa: a maioria dos pacientes portadores de carcinoma papilar de tireóide conseguem curar a doença com a cirurgia (às vezes é necessário uma iodoterapia complementar). Muito sucesso no seu tratamento.
O seu tinha linfonodo metastático? Meu esposo tbm acabou de ser diagnosticado, no caso dele com metástase no linfonodo, nem durmo mais direito.
Ana, lamento saber dessa situação. Como regra geral, mesmo com metástase, os carcinomas de tireóide tem um bom prognóstico se tratado adequadamente. O melhor profissional para te interpretar esses achados no seu contexto clínico seria seu endocrinologista ou cirurgião de cabeça e pescoço.
Boa tarde, estou na categoria IV nódulos folicular SUSPEITO PARA NEOPLASIA FOLICULAR, TIPO CÉLULAS DE HÜRTHLE ( CATEGORIA IV DO SISTEMA BETHESDA). gostaria de entender mais.
Claudia, seu caso é suspeito para neoplasia. Como regra geral deve ser conduzido cirurgicamente. O melhor profissional para interpretar esses achados no seu contexto clínico seria seu endocrinologista ou cirurgião de cabeça e pescoço.
Fiz a biópsia, resultado categoría VI maligno, fiz a retirada da tireóide, já estou recuperada.
Grata
Oi Abadia, que bom que seu caso foi diagnosticado e tratado corretamente. Boa sorte.
Muito bom.
Gosto de estudar tireoide.
Fiz tireoidectomia total, mas não sei porque, estou com nódulos novamente. A paaf deu citologia insatisfatória. Classificação 1. Antes da cirurgia a classificação era 3, lesão folicular
Naiara, confesso que não entendi sua descrição. Os melhores profissionais para conduzir seu caso são o endocrinologista e cirurgião de cabeça e pescoço. Não deixe de consulta-los
Boa noite
O resultado da biópsia deu carcinoma papilifero ( categoria V Bethesda. O senhor poderia explicar um pouco?
Anam resultado Bethesda V representa uma suspeição para carcinoma. Dado o risco de malignidade, abordagem cirúrgica está indicada. Espero que tenha ocorrido tudo bem no seu caso.
Boa noite fiz uma biópsia e deu Bethesda V qual médico preciso procurar pra ter uma resposta certa
Oi Josimeri, os profissionais mais indicados para conduzir seu caso são o endocrinologista e/ou cirurgião de cabeça e pescoço.
Dr. Marcos, recebi em 04/03/2022 diagnóstico de exame citologico da minha tireoide como aspecto citologico suspeito para carcinoma papilar (categoria V do sistema de bethesda),consultei cirurgião cabeça e pescoço, que já solicitou os exames pré cirúrgicos, este é o caminho correto?
Oi João Batista. Em resposta breve: SIM. Casos suspeitos, Bethesda V, devem ser conduzidos cirurgicamente pois o risco de malignidade é alto. Espero que tenha ocorrido tudo bem na sua cirurgia.
MUITO ESCLARECEDOR!MUITO MESMO!!!OBRIGADA DR.
Buenas Doutor – resultado da minha biópsia : bethesda 1- raras celulas pequenas e linfocitos – Não diagnóstico ou
insastifatório . Quer dizer repetir a PAAF? obtrigado
Flavio, via de regra deve-se puncionar mais uma vez. Seu endocrinologista é o melhor profissional para conduzir seu caso.
Já fiz a PAAF 2 vezes e ainda saiu inconclusivo. Devo repetir a punção?
Reconvocação de PAAF realizada em 13/06/2022, com citologia B I.Foi realizada punção aspirativa com agulha fina, orientada por ultrassonografia, de nódulo no terço médio/superior do lobo esquerdo, medindo 8 x 7 x 5 mm.A lesão apresenta as seguintes características: contornos regulares, com padrão sólido, hipoecogênico, mais largo que alto, com calcificação grosseira (ACR TIRADS 4). O material foi enviado para estudo citológico em 06 lâminas e 01 tubo com álcool do aspirado
MicroscopiaEsfregaços revelam predominantemente coágulos sanguíneos, elementos do sangue, escasso coloide ehemácias.DiagnósticoPAAF de nódulo situado no terço médio/superior do lobo esquerdo da tireoide:- Amostra não-diagnóstica devido ao número insuficiente de células foliculares.- Não-diagnóstico (Sistema Bethesda, 2018).
1o resultado da citologia
Esfregaços demonstram esparsas células foliculares, isoladas, sem atipias, em meio a coloide ehemácias.
PAAF de nódulo situado no terço médio/superior do lobo esquerdo da tireoide:- Amostra não-diagnóstica devido ao número insuficiente de células foliculares. *- Sistema Bethesda (2018): I. Não-diagnóstico.* Os achados citológicos podem correspondem apenas a área de coloide do nódulo. Há escassarepresentação epitelial
Jani, resultado inconclusivo significa que o nódulo não foi estudado citologicamente. Via de regra tem que puncionar até obter amostra satisfatória. Converse com seu médico endocrinologista que deve ser o profissional para sua condução.
Bom dia!
Nos últimos dois meses realizei duas PAAF No primeiro resultado deu Classe 1b e agora Classe 1 c. Gostaria de saber se é comum isso acontecer ou talvez o profissional não está conseguindo realizar a conduta com sucesso. Obrigada!
Camila, é definir o motivo de punções resultarem insatisfatórias (CATEGORIA I). O importante no seu caso é saber que o nódulo não foi estudado citologicamente. Caso ele permaneça com indicação de punção, o ideal é insistir até que se obtenha amostra adequada.
Boa noite Dr…me chamo Fernanda…em agosto descobri um nódulo de 2,2cm no lobo esquerdo…fiz ultrassom…que indicou a punção…o laudo sugeriu suspeita de malignidade para carcinoma medular…fiz os exames para diagnóstico e deu tudo normal…meu médico pediu revisão das lâminas e agora deu Bethesda III…ainda tem risco de ser maligno ou devo repetir a punção?
Oi Fernanda, sim seu caso ainda tem risco e deve ter a investigação continuada. O melhor profissional para interpretar esses achados no seu contexto clínico seria seu endocrinologista ou cirurgião de cabeça e pescoço.
Esqueci de comentar que em outubro fiz nova ultrassom e o nódulo diminuiu meio centímetro… fiquei super contente e com muita fé que não vai ser nada maligno…o nódulo quando é maligno pode diminuir?
Muito difícil um nódulo maligno diminuir de tamanho. Mas mesmo assim, acho que uma nova punção estaria indicada. Converse com seu médico.
Ótima explicação. Parabéns!
A 2 anos fiz uma biopsia da tireoide.Resutado Bethesda 2.
Depois de 2anos,esse mês fui ao médico fiz uma ultracao e deu Chamas 3 já estou mto preocupada e triste
Vera, não fique preocupada, seu caso tem pouquíssimo risco de malignidade. Mas não deixe de investigar.
Meu esposo foi Diagnosticado com Carcinoma Papilar , categoria VI. Estamos arrasados, mas confiantes.
Ana, lamento saber dessa situação. Como regra geral, mesmo com metástase, os carcinomas de tireóide tem um bom prognóstico se tratado adequadamente. O melhor profissional para te interpretar esses achados no seu contexto clínico seria seu endocrinologista ou cirurgião de cabeça e pescoço. NÃO DESANIME.
Meu esposo foi Diagnosticado com Carcinoma Papilar , categoria VI. Estamos arrasados, o dele tem metástase no linfonodo, ainda não sabemos o que o especialista cabeça e pescoço vai falar, consulta dia 16/06. Estamos tão angustiados é uma situação muito triste.
Ana, lamento saber dessa situação. Como regra geral, mesmo com metástase, os carcinomas de tireóide tem um bom prognóstico se tratado adequadamente. O melhor profissional para te interpretar esses achados no seu contexto clínico seria seu endocrinologista ou cirurgião de cabeça e pescoço. NÃO DESANIME.
NÓDULO PROLIFERATIVO DE CÉLULAS FOLICULARES COM METAPLASIA ONCOCÍTICA
(LOBO DIREITO) (BETHESDA- CATEGORIA IV), ESSE FOI RESULTADO DE MINHA PAAF..NÃO ENTENDI NADA
Silvio, o resultado da sua punção demonstra uma suspeição para neoplasia do tipo folicular oxifílica, por isso a classificação BETHESDA IV. Para melhor interpretar esse resultado no seu contexto clínico, recomendo consultar um endocrinologista ou cirurgião de cabeça e pescoço.